Grundlagen zur Sehne und Kollagen
Marco Karrer
Was ist eine Sehne?
Als Sehne bezeichnet wird das Gewebe, welches Knochen und Skelettmuskulatur verbindet.1 In anatomischen Zeichnungen ist die Sehne zumeist als weisse Struktur eingezeichnet und kann damit von der zumeist rötlich eingezeichneten Muskulatur gut unterschieden werden.
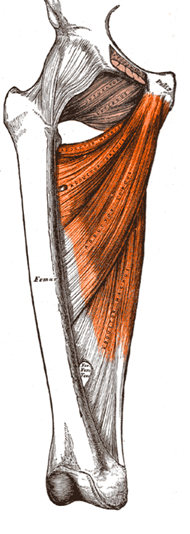
Attribution: colorized by Michael Gasperl, Public domain, via Wikimedia Commons
In diesem Bild sieht man rot eingezeichnet die Adduktorenmuskulatur. Die Sehne, also die weisse Struktur, verbindet die Muskulatur mit dem Oberschenkelknochen. Nicht zu vergessen ist, dass auf beiden Seiten der Muskulatur eine Sehne vorhanden ist. In obiger Zeichnung sieht man dies nicht so gut, jedoch gibt es auch eine Sehne, welche die Adduktorenmuskulatur am Becken befestigt. Per Definition ist jene Sehne, welche am beweglichen Knochen liegt, der Ansatz. In unserem Beispiel wäre dies also der Oberschenkelknochen. Ursprung wird der Ort genannt, wo der Muskel vom Knochen ausgeht, welcher nicht bewegt wird bei einer Kontraktion.
Woraus besteht eine Sehne?
Sehnen bestehen überwiegend aus zugfestem Kollagen-Typ-I-Fasern, welche in Zugrichtung der Muskelkontraktion angeordnet sind.1 Zwischen den Kollagenfasern kommen wenige elastische Fasern1 sowie die eigentlichen Sehnenzellen, Tendinozyten genannt, vor.2
Was ist Kollagen?
Kollagen wird aufgebaut aus Kollagenmolekülen, welche primär von Fibroblasten produziert werden.1 Alle Kollagenmoleküle sind aus drei Peptidketten aufgebaut, welche sich umeinander winden. Das bedeutet also, dass Kollagen vom Körper selber hergestellt wird. Eine Kette besteht jeweils aus circa 1000 Aminosäuren, wovon jede dritte Aminosäure Glycin ist und in denen Prolin und Hydroxyprolin oft vorkommen. Es kommen jedoch auch andere Aminosäuren vor wie zum Beispiel Lysine. Je nach Funktion und Eigenschaften des Gewebes werden unterschiedliche Peptidketten mit unterschiedlicher Aminosäurezusammensetzung und -sequenz verwendet. Es sind aktuell circa 40 verschiedene Kollagentypen bekannt.
Am häufigsten kommt Typ-I-Kollagen vor, welches zum Beispiel in der Haut, in Knochen, Sehnen, Bänder, Faszien und Bandscheiben aufzufinden ist. Kollagen Typ-II ist hingegen primär in elastischem Knorpel, im Nucleus pulposus der Bandscheiben sowie im Glaskörper des Auges vorhanden. Kollagen Typ III kommt primär in der Wand von Blutgefässen vor, jedoch auch in lymphatischen Organe, in der Darmschleimhaut, in der Leber und an der Oberfläche von Fett- und Muskelzellen.1 Da Organe unterschiedliche Funktionen haben, braucht das Kollagen auch unterschiedliche Eigenschaften, was durch eine unterschiedliche Aminosäurenzusammensetzung und -sequenz erreicht wird. Kollagen Typ I ist zum Beispiel mit 50-90nm dicker als Kollagen Typ III mit 20-40nm Dicke.
In der Abbildung unten sieht man die Entstehung von Kollagenfibrillen. Man erkennt die Bildung der drei Peptidketten, welche zuerst zu Prokollagen zusammengelagert werden. Nach Abspaltung gewisser Bereiche entstehen Tropokollagen-Moleküle, welche dann in Kombination mit weiteren Tropokollagen-Molekülen in die Organe eingebaut werden.
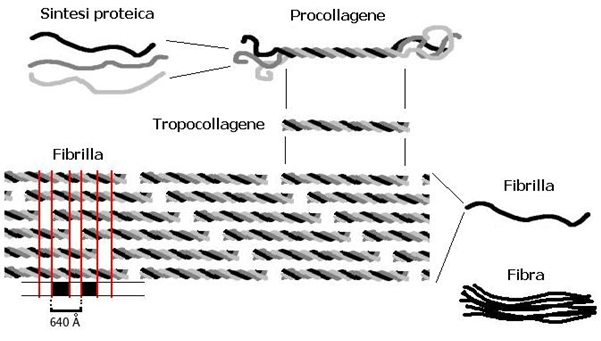
Kollagensynthese aus 3 Peptidketten
Attribution: User Gia.cossa edit of original work by Solitchka on fr.wikipedia, CC BY-SA 3.0 <http://creativecommons.org/licenses/by-sa/3.0/>, via Wikimedia Commons
Kollagenfasern sind zwar flexibel, aber auch sehr reiss- und zugfest und kaum dehnbar. Sie bilden ein ideales Material für Bänder, Faszien, Sehnen, Organkapseln und sind auch wichtige Bestandteile von Knochen, Dentin (Zähne) und Knorpel.1
Bedeutung Veränderung der Kollagensynthese
Eine veränderte Synthese respektive Abbau von Kollagen hat eine klinisch wichtige Bedeutung. Kollagen wird zum Beispiel vermehrt abgebaut während Hungerperioden, bei Immobilisation, rheumatoider Arthritis sowie in Schwerelosigkeit.(1) Daraus kann man schliessen, dass der Abbau von Kollagen vermindert respektive den Aufbau gesteigert werden kann durch kontrollierte Belastung.(3) Später sprechen wir noch über die Wirkung von Training auf Kollagenfasern in Bezug auf das Sehnengewebe.Bei der Therapie mit Cortison wird die Synthese von Kollagen gehemmt.(1)
Eine vermehrte Synthese von Kollagen ist kommt physiologisch bei der Wundheilung vor (Narbenbildung). Es gibt jedoch auch pathologisch eine vermehrter Kollagensynthese, z.B. bei einer Leberzirrhose, Lungenfibrose oder Atherosklerose.(1) Ein Ansatz in der Therapie von Fluorchinolon- assoziierten Sehnenschmerzen ist eine vermehrte Kollagensynthese zu induzieren. Mehr dazu im Artikel über Therapieoptionen.
Ebenfalls gibt es Erkrankung mit einem fehlerhaften Aufbau von Kollagen wie zum Beispiel die Glasknochenkrankheit (Mutation Synthese Typ I Kollagen) oder Ehlers-Danlos-Syndrom.
Anatomische Besonderheiten der Sehne
Eine Sehne hat zwei anatomisch besonders wichtige Strukturen. Die erste Struktur, welche entscheidend ist für das Verständnis von Sehnenerkrankungen, ist der Übergang von der Sehne zum Muskel. Jener Übergang wird auch als myotendinale Verbindung bezeichnet.(1)
In der myotendinalen Verbindung verflechten sich die Kollagenfasern der Sehne mit den feinen Kollagenfibrillen vom Typ III, welche die gesamten Muskelfasern umspinnen.(1)
Die myotendinale Verbindung ist von besonderer Bedeutung, weil sie zumeist der schwächste Punkt der Muskel-Sehnen-Einheit darstellt.(5) Dies ist besonders wichtig, wenn es um Sehnenrupturen geht.
wichtig. Sie ist sehr reich an Nervenrezeptoren und ist grosser mechanischer Belastung bei der Übertragung der Muskelkontraktion auf die Sehne ausgesetzt.(5)
Die zweite wichtige anatomische Struktur der Sehne befindet sich am Übergang von der Sehne zum Knochen. Dort findet sich zumeist Faserknorpel und die Kollagenfasern der Sehne strahlen bis in den Knochen ein. (1) Das Wachstum der Sehne geht vom Übergang der Sehne zum Knochen aus.(1)
Sehnenscheiden
Sehnenscheiden treten dort auf, wo die Verlaufsrichtung der Sehne umgelenkt wird oder wo sie unmittelbar auf einem Knochen aufliegen.1 Jene Umstände erhöhen den mechanischen Stress, welche die Sehne aushalten muss, und machen daher eine Lubrikation, also Befeuchtung, notwendig.4
Unter anderem haben die langen Sehnen von Händen, Fingern, Füssen und Zehen Sehnenscheiden. Dadurch reduziert sich also die Reibung der Sehne während der Bewegung. 1
In der folgenden Abbildung der Hand erkennt man die Sehnenscheiden als bläuliche Struktur, welche einzelne oder mehrere Sehnen der Finger umgibt.
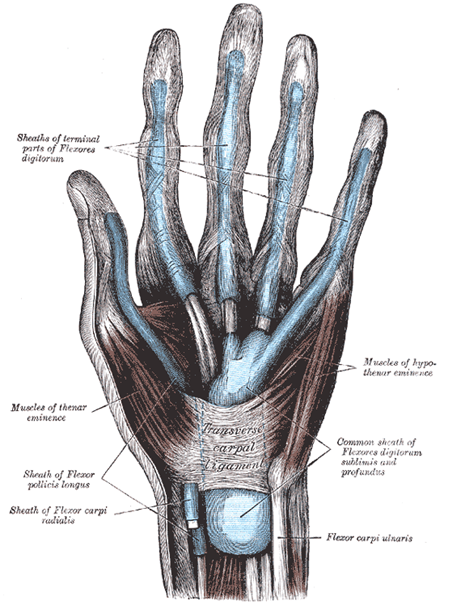
Attribution: Henry Vandyke Carter, Public domain, via Wikimedia Commons
Hier kann man bereits eine Brücke zur Klinik schlagen, da der Unterschied zwischen einer Sehnenerkrankung, Tendinopathie genannt, und einer Erkrankung des umliegenden Gewebe, beispielsweise einer Sehnenscheidenentzündung entscheidend für Prognose und Therapie ist. Die Bedeutung von pathologischen Veränderungen des umliegenden Gewebe ist besonders wichtig für die Frage, wie Sehnen Schmerzen entstehen, wichtig.
Blutversorgung der Sehne
Wenn man die Anatomie einer Struktur bespricht, so gehört auch immer die Blutversorgung und Innervation dazu. Sehnen werden intrinsisch und extrinsisch mit Blut versorgt. Intrinsisch bedeutet dabei, dass das Blut „von innen“ zur Sehne geführt wird. Zur intrinsischen Blutversorgung der Sehne gehört einerseits die Blutversorgung ausgehend vom Sehnenansatz und andererseits von der myotendinalen Verbindung, welche Sehne mit Muskel verbindet. Extrinsisch, also von aussen stammend, erhält die Sehne Blut vom umliegenden Gewebe. Bei Sehnen mit einer Sehnenscheide stammt die Blutversorgung zusätzlich aus der synovialen Schicht der Sehnenscheide.4 Je nach Lokalisation und Funktion der Sehne ist die Blutversorgung unterschiedlich. Generell sinkt die Blutversorgung einer Sehne mit höherem Alter sowie mit höherer mechanischen Beanspruchung. 4
Innervation der Sehne
Die meisten Nervenfasern gelangen nicht in den Hauptkörper der Sehne, sondern enden an deren Oberfläche. In der Sehne kommen jedoch spezialisierte myelinisierte Nervenfasern vor, welche als Mechanorezeptoren dienen. Jene Nervenfasern funktionieren als Sensor für die Detektion von Veränderungen von Druck und Zug. Dieses sogenannte Golgi Sehnenorgan findet sich am zahlreichsten im Bereich der myotendinalen Verbindung, also beim Übergang von Sehne in den Muskel. 4
Hier kann man erneut einen Bezug herstellen zu einer weitverbreiteten Therapieoption: über diese Mechanorezeptoren funktioniert zum Beispiel die Akupressur-Technik zur Entspannung der Muskulatur. Erhöht man den Druck in diesem Bereich, wird ein Signal von zu hoher Spannung an das zentralen Nervensystem weitergeleitet, was dazu führt, dass die Muskulatur danach aktiv, also mit einem Signal vom zentralen Nervensystem, entspannt wird.
Kommen wir zurück zur Innervation der Sehne. Neben diesen Mechanorezeptoren kommen auch nicht-myelinisierte Nervenendigungen in der Sehne vor. Jene Nervenfasern dienen als Nozizeptoren, das heisst sie übermitteln primär Schmerz.(4) Freie Nervenendigungen dieser Nozizeptoren sind in der Sehne, primär aber im Gewebe um die Sehne repräsentiert.(5) Dies ist erneut wichtig für die entscheidende Frage, wie Sehnenschmerzen entstehen Ebenfalls kommen Nerven des Sympathikus und Parasympathikus, also des autonomen Nervensystems, in Sehnen vor. (4)
Man kann also erkennen, dass die Anatomie der Sehne durchaus sehr komplex ist und es viele Ansatzpunkte für Entstehung von Krankheit gibt. Wichtig ist auch die Realisierung, dass nicht alle Sehnen miteinander verglichen werden können. Eine Sehne mit vorhandener Sehnenscheide hat eine unterschiedliche Differenzialdiagnose bei vorhandenen Schmerzen als eine Sehne ohne dazugehörige Sehnenscheide. Das Gleiche trifft zu für eine Sehne mit hoher mechanischer Belastung wie der Achillessehne im Vergleich zu Sehnen mit geringerer mechanische Belastung.
Grundsätzlich kann man jedoch gewisse Tendenzen von Sehnengewebe in Bezug auf Entstehung, Prognose und Therapie von Krankheit ableiten.
Im nächsten Artikel schauen wir uns kurz die Epidemiologie der Fluorchinolon-assoziierten Sehnenerkrankungen an sowie darauf folgend wichtige Definitionen und Einteilungen von Sehnenerkrankungen an. Jenes weitere Grundlagenwissen ist entscheidend für Diagnostik, Therapie und Prognose von Fluorchinolone-assoziierten Sehnenerkrankung.
Marco Karrer B. Med.
Vielen Dank für die Mitarbeit: Andrea Gall (Rechtschreibung), Ferdinand Dirsch (SEO, Ergänzungen, Übersetzung ins Englische), Michael Rosar (Inhalt, Vereinfachungen), Patrick Horisberger (Inhalt, Vereinfachungen),
Erste Publikation: 28.05.2023
Update 15.01.2023
Quellen
- Histologie das Lehrbuch, Ulrich Welsch, Wolfgang Kummer, Thomas Deller Elsevier 5. Auflage 2018
- Pathologie das Lehrbuch, G. Höfler, H. Kreipe, H. Moch 6. 2019
- Eccentric exercise training in chronic mid-portion Achilles tendinopathy: a systematic review on different protocols; B Habets, REH van Cingel
- Biology of tendon injury: healing, modeling and remodeling P. Sharma and N. Maffuli; 2006
- Pathogenesis of tendinopathies: inflammation or degeneration? Michele Abate et al.

